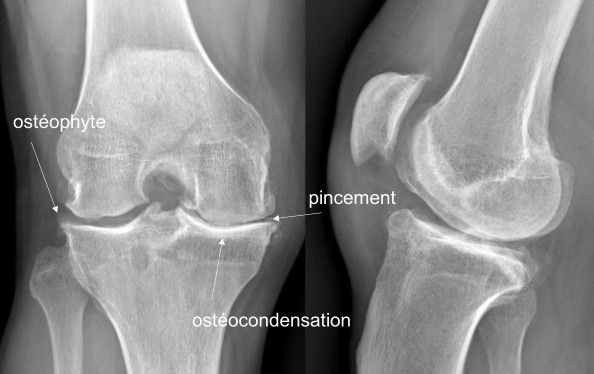
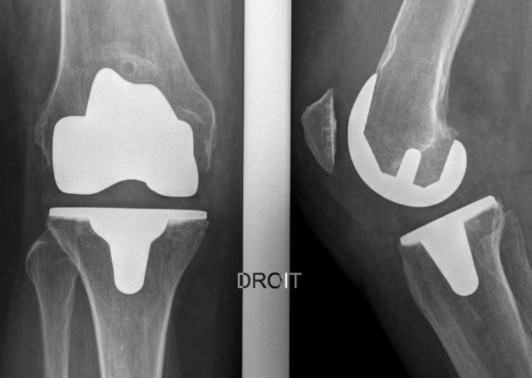
La prothèse de genou est constituée d’implants permettant le remplacement de l’articulation usée.
Elle comporte un carter fémoral, une embase tibiale, tout deux en alliage de Chrome-Cobalt et un plateau en polyéthylène (PE). Lorsque la rotule est usée, elle est resurfacée par un implant en PE.
Les implants fémoraux et tibiaux peuvent être impactés en « press-fit » pour une tenue d’emblée ou bien cimentés. Les implants impactés sont revêtus d’HAP (hydroxyapatite) ou d’un spray Titane permettant une pousse osseuse au contact de la prothèse.