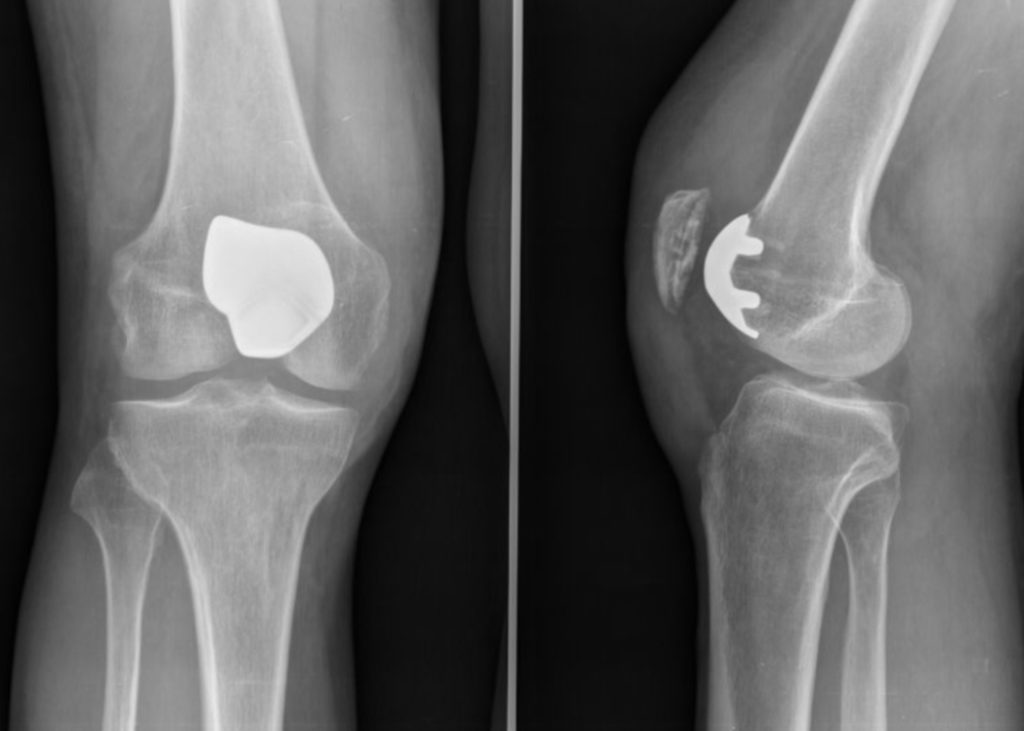
La prothèse fémoro-patellaire est la moins utilisée des prothèses de genou. Elle permet de resurfacer le compartiment fémoro-patellaire du genou lorsque ce dernier est usé.
Le compartiment fémoro-patellaire correspond à la surface cartilagineuse de la rotule et de celle du fémur lui répondant: la trochlée fémorale.
La prothèse est donc constituée de 2 éléments permettant un resurfaçage de ces 2 entités anatomiques: un implant fémoral trochléen en alliage de Chrome-Cobalt et un patin rotulien en polyéthylène. Ces 2 implants sont cimentés c’est à dire collés àl’os.
L’indication reste moins fréquente car l’arthrose isolée du compartiment fémoro-patellaire est plus rare. Les implants de première génération étaient aussi grevés de résultats peu durables. Les implants actuels de 2ème génération permettent d’obtenir aujourd’hui des résultats satisfaisants et de durée de vie augmentée.
Les avantages de la PFP par rapport à la prothèse totale sont:
une récupération fonctionnelle rapide, une préservation des ménisques et des ligaments croisés, une fonction proche d’un genou normal.